Признаки начала родов у повторнородящих, когда пора ехать в роддом?
Содержание:
- В чем отличия последующих родов
- Эпизиотомия: когда и зачем ее делают
- Вторые роды и обнаружение предвестников
- Могут ли отсутствовать предвестники родов у повторнородящих
- Температура на 39 неделе беременности
- Выявление заболеваний шейки матки
- Психологический аспект вторых родов
- Какая шейка матки во время беременности?
- Что такое предвестники родов
- Тренировочные
- Когда обращаться к врачу
- Роды
- Какие ощущения при тренировочных схватках?
- Отличия обычных и ложных схваток
- Периоды родов
- Когда пора ехать в родильный дом?
- Как расшифровать КТГ?
- Какие предвестники родов характерны для 39 недели беременности
В чем отличия последующих родов
При второй, а тем более при третьей беременности женщине проще разобраться с ощущениями и наступившими в организме изменениями, ведь она все это уже испытала. Да и у тела есть своя память. Оно помнит, как себя вести при схватках и потугах, чтобы минимизировать болезненные ощущения. Причем этот опыт не забывается, даже если предыдущий ребенок появился на свет 5-10 лет назад. У второродящей мамы нет паники при тренировочных схватках, но ей сложнее распознать наступление настоящих.
У рожающих впервые тренировочные маточные спазмы начинаются во втором триместре беременности. При повторных родах они наступают только в третьем, а то и проходят настолько незаметно, что женщина их даже не чувствует. Только перед потугами у будущей мамы наступают легкие ощущения напряженности стенок матки, да и то не постоянно, а периодически.
Во вторую беременность ложные схватки наступают за несколько дней до родов. Это первый признак скорого начала родовой деятельности. В это время шейка матки размягчается, что говорит о ее предварительном созревании.
Такое положение вещей объясняется физиологическими изменениями, которые произошли во время первых родов. У повторнородящей женщины маточная мускулатура уже растянута, шейка матки более эластична. Благодаря этому, кстати, у беременных во второй и третий раз быстрее растет живот. Да и все внутренние процессы протекают менее болезненно, а порой и вообще не ощущаются.
Распознать схватки при вторых родах у многих получается только за несколько часов до потуг. Если женщина тщательно отслеживает предварительные симптомы, она может догадаться об их наступлении и на 40 неделе беременности. Это означает, что у мамы остается совсем немного времени, чтобы собрать сумку в роддом и подготовить необходимые документы.
Женщинам, рожающим второй и третий раз, рекомендуется подготовиться к поездке в роддом уже на 37 неделе. Это заметно облегчит задачу роженице, которая может что-то забыть в стрессовой ситуации.
Эпизиотомия: когда и зачем ее делают
Так называется небольшой надрез в области промежности и задней стенки влагалища, чтобы головка малыша могла появиться на свет. Это достаточно распространенная процедура, и до родов врач не может сказать, понадобится ли она. Перечислим случаи, когда доктор может решить, что ее нужно делать:
- Если есть признаки, что связки промежности недостаточно эластичны и существует угроза разрывов. Тогда 2 – 3-сантиметровый разрез — меньшее из зол, потому что разрыв может быть длиннее и заживляться не так быстро.
- Если есть опасение, что головка малыша может быть травмирована. Так может оказаться, если голова ребенка по размеру намного больше входа во влагалище или если малыш во время родов двигается тазом вперед.
- Если роды проходят стремительно.
- В случае если заметен отек промежности — такое бывает, когда схватки недостаточно сильные или если они длятся гораздо дольше ожидаемого.
- Когда женщине не удается пережидать потуги и ткани вынужденно расширяются слишком быстро.
- Если состояние женщины требует более быстрого появления малыша на свет (например, высокое давление, сильная близорукость или другие факторы).
- Когда врачу нужно наложить специальные инструменты, чтобы помочь малышу родиться: это могут быть акушерские щипцы или вакуум-экстрактор. Опытный специалист сможет оценить, действительно ли это необходимо, безопасно ли это для ребенка и какой способ правильнее.
Мышцы промежности могут быть недостаточно гибкими в следующих случаях:
- Если это первые роды женщины, которая старше 35 лет;
- Если промежность расположена высоко, то есть расстояние между задним проходом и влагалищем больше 7 – 8 см;
- В случае если на промежности есть рубцы;
- Когда акушер недостаточно защитил промежность при выведении головки и плечиков ребенка.
Как делают эпизиотомию.
Анестезия при этой процедуре обычно не применяется, но женщина не чувствует боли, потому что сейчас в этих тканях недостаточное кровоснабжение и отсутствует чувствительность.
Разрез чаще всего выполняют, когда головка показывается наружу; делают это ножницами.
После рождения малыша врач наложит швы с анестезией с использованием хирургической нити, которая рассасывается сама, так что снимать швы не нужно.
Что можно сделать, чтобы уменьшить риск эпизиотомии:
- Следует делать массаж промежности 2 – 3 раза в неделю, начиная примерно с 36-й недели беременности — желательно с применением специального масла. Техника проста: нужно неглубоко ввести пальцы во влагалище и надавливать по направлению к анусу.
- Полезны и упражнения Кегеля — сокращение интимных мышц и мышц ануса в различном темпе. Почитайте о них в специальном материале (https://agulife.ru/calendopedia/kak-vosstanovitsya-posle-rodov).
- Постараться быть спокойной и терпеливой во время родов, насколько у вас это получится.
Вторые роды и обнаружение предвестников
Признаки скорых родов у повторнородящих возникают после 38 недели беременности. Появление их характеризуется повышенной стремительностью, и даже относительные признаки указывают на то, что ребенок появится на свет с минуты на минуту. Данная особенность связана с тем, что организм женщины уже привык к данному явлению (срабатывает так называемая подсознательная память.
Также характерной особенностью является и более интенсивное течение родовой деятельности, по сравнению с первородящими. Это выражено в следующем:
- излитие околоплодных вод и период схваток по продолжительности не занимают более 6-7 часов;
- раскрытие шейки матки происходит очень быстро.
Наблюдается одновременное раскрытие внутреннего и наружного зевы матки.
Могут ли отсутствовать предвестники родов у повторнородящих
Некоторые женщины при повторных родах могут не наблюдать у себя перечисленных выше признаков того, что ребёнок скоро появится на свет. Это не является патологией до 40 недели беременности. К тому же некоторые моменты можно просто не заметить. Например, отхождение слизистой пробки. Она попросту может выйти в момент мочеиспускания небольшими частями.
Если же до срока в 40 недель никаких признаков наступающих родов также не появилось, то проводится дополнительное обследование, в котором смотрят состояние плацентарного кровотока, амниотической жидкости, а также здоровья мамы и ещё не родившегося малыша. Если все показатели в норме, то до 42 недели беспокоиться о том, что ребёнок родится переношенным не следует. Он может появиться на свет в любой момент.
Если же роды по истечении этого времени так и не наступили, то врачи принимают решение провести ряд мероприятий для стимулирования родовой деятельности.
Автор этой статьи, являясь счастливой мамой двоих детей, ни разу не замечала у себя каких-либо предвестников скорых родов, за исключением отхождения околоплодных вод. Роды наступали примерно через 5 часов. Интересно, что и первый, и второй сын родились за 6 часов с момента излития околоплодной жидкости. К счастью, оба раза я уже находилась в больнице и помощь врачей была оказана сразу же. Разница в возрасте между детьми 13 лет.
Температура на 39 неделе беременности
Да я не о замирании, о вообще. А по поводу 16 РД, как я поняла, есть “чистое” отделение, где лежат обыкновеные роженицы, а есть “обсервация”, где наряду с нариками лежат вот такие вот “носители инфекции”. Если я не права, то я буду просто счастлива.
Вы не правы. не переживайте с нариками Вас не положат :flower: Выздоравливайте и легких вам родов!! :flower::support:
[ а вот оциллококцилум, ни разу не помог.
Согласна. Стоит хренову тучу денег, а эффекта-0. морс пейте-клюква+брусника. Вусно, полезно, относительно дешево. Чай с лимоном и медом. Только морс не варите! Растолочь ягоды с сахаром и влить в кипящую воду и снять с огня. Все.:028: Кстати и как мочегонное идет и как витамин С.
А как же мёд? Напиться горячего чаю с медом и в кровать, отлежаться, пропотеть. На следующий день будете огурцом:) Я только так спасаюсь, а вот оциллококцилум, ни разу не помог.
Он помогает только в самом начале заболевания.
А чиво сразу прокесарили или были показания к этому?
сама всю зиму дежалась, а тут свалилась с простудой. помог антигриппин агри, это гомеопатия. безвредно. от кашля – травесил сироп, ингаляции шалфея да ромашки не помогли, врач выписала амбробене. кстати, узнала интересную вещь. Врач сказала, что я видно перестаралась с ингаляциями частыми- сильный отек слизистой. Так что с ингаляциями будьте осторожнее. Очень горячие и часто низя. а я так хотела побыстрее поправиться. в общем, во всем нужна мера
Вот и я на 40 неделе с температурой 37.3 лежу. Позвонила своему врачу, она мне сказала пить антингриппин-анви. Выпить-то я выпила, а потом прочитала в инете про осложнения при приёме этого препарата. Вот сейчас так расстроилась, что не знаю, что и делать. Может кому ещё назначали антигриппин, а я просто панику развожу?
хотела Вам насоветовать, мол у меня и так было и эдак, и пить можно только вот это :ded:. поздравляю с МАЛЫШОМ :flower: :flower: :flower: . вот бы все истории заканчивались так приятно.
ой,а мне посоветуйте пожалуйста,33 недели и на тебе:( да еще и угроза,пью гинипрал и магний),с утра сопли рекой,горло,чихаю постоянно и не могу сдержаться(естественно паника,что пресс от чиха напрягается). горло полощу каждые 2 часа(содой,фурац.),ингалипт,себедин.бруснику пью, но мало,боюсь отечности. Нос вроде отложило,но горло болит и температура -собака медленно ,но растет:001:что от температуры можно беременным? в панике,т.к. боюсь роды спровоцировать или малышу навредить.
При повышении температуры больше 38,5 можно парацетамол (сбить температуру, а так организм должен сам бороться). Но лучше к врачу сходите.
да вчера 38 пришлось сбивать парацетмолом,седня к счастью вроде спала:support: а наши врачи с поликлинники,да и по ДМС совсем не вдохнавляют,нового ничего не скажут,да и хорошего не посоветуют
на третьем месяце беременности вызвала врача по ДМС она назначила капли в нос говорит грудничкам даже можно,я купила,дома посмотрела аннотацию-а там противопоказано при беременности(ладно бы было написано принимать с осторожностью и т.д.),а там именно нельзя,врачу сказала -она так удивилась. а наш местный участковый или ж/к вообще промолчу,особенно с ж/к как то не повезло,только из за сдачи анализов и больничных туда ходить,как большинство и делает
Девочки, все оказалось гораздо банальней. Пошла с утра я со своим животом стоящим колом и болями сдаваться в ЖК, сказав, что если еще не рожаю, то ни в какой РД не поеду, т.к. буду выздоравливать сама до последнего. А врач,посмотрев меня сказала, что это перед родами выделяются простагландины и поэтому такой подъем температуры и поэтому так трясет. В общем отправили меня в 1 РД по скорой, где меня сразу же прокесарили. И вот мы уже дома. ТАм я тоже честно призналась что была температура и мне подтвердили, что раз кашля и насморка нет, то это не простуда а такая реакция на подготовку к родам. Вот как ведь бывает :ded:
Ну,пипец просто. ПОЗДРАВЛЯЮ. СЧАСТЬЕ ТО КАКОЕ.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
- цитологическое исследование – анализ частиц эпителия шейки матки и цервикального канала на наличие среди них атипичных, в том числе раковых, клеток;
- мазок на микрофлору – анализ влагалищной или цервикальной слизи на соотношение полезных, условно-патогенных и патогенных микроорганизмов, свидетельствующее об общем состоянии организма, репродуктивной системы, наличии или отсутствии воспалительных заболеваний;
- мазок на инфекции – исследование слизистого отделяемого из влагалища на наличие однозначно патогенных микроорганизмов (вирусов, бактерий, грибков, простейших), свидетельствующее о наличии в половых путях инфекционного процесса.
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.
Психологический аспект вторых родов
Психологический аспект играет важную роль. При правильном настрое беременной будет легче перенести схватки и потуги, рождение последа. Постарайтесь думать только о хорошем, отгоняйте от себя тревожные мысли.
Вспомните о том, как вы радовались своему новому положению, как восприняли эту новость супруг, друзья и родные. Помечтайте о времени, которое будете посвящать малышу. Пофантазируйте, как вы будете гулять с ним, играть, читать ему увлекательные книжки, рассказывать сказки. Попробуйте представить, что совсем скоро ваш ребенок будет самостоятельно сидеть, ползать, ходить, пить из трубочки. Насладитесь этими мыслями. Поговорите с малышом вслух. Расскажите ему о том, как сильно желает встретиться с ним папа, как вы любите его и желаете поскорее увидеться.
https://youtube.com/watch?v=8BO9erIjXQw
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Что такое предвестники родов
С приближением родов постепенно меняется и состояние беременной женщины. Прежде всего, изменения претерпевает гормональный фон. Из-за старения плаценты снижается выработка гормона беременности – прогестерона, который обеспечивал нормальное течение беременности и сохранение плода. Другой гормон – эстроген, напротив, стремительно начинает расти, подготавливая организм к рождению ребенка.
С этого момента головной мозг получает сигнал к началу родовой деятельности. Отныне начинаются изменения в организме беременной, подготавливающие родовые пути женщины к появлению на свет ребенка. Это и есть предвестники родов.
Организм любой женщины уникален. Поэтому признаки приближающихся родов могут появиться в любое время: как за несколько недель, так и за пару дней.
Тренировочные
Ложные схватки называются «брекстоны», проявляются намного раньше предстоящих родов. Срок возникновения тренировок матки индивидуален, у одних женщин ложные схватки начинаются на 21 неделе, у других на 37-38 неделе. Не нужно считать тренировочные схватки предвестниками родов у повторнородящих. В большинстве случаев, процесс вызван определенными действиями.
Причины тренировочных сокращений:
- чрезмерная или продолжительная физическая нагрузка;
- горячая ванна;
- шевеление крупного малыша в утробе;
- свежемолотый кофе;
- секс;
- сильный стресс;
- повышение давления;
- полный мочевой пузырь;
- запор.
Ложные схватки не принесут вреда ни беременной женщине, ни плоду в утробе. Есть болевые ощущения, но это несравнимо с родовыми сокращениями матки, больше похожи на менструальные тянущие боли.
Как долго длятся тренировочные схватки у повторнородящих? Появляются 5-6 раз в день, интервалы между схватками доходят до 5 часов. Длятся не более 3 часов подряд, прекращаются после принятия спазмолитического препарата. Не регулярные, продолжительность одного спазма не более 1 минуты, с небольшими промежутками от 10 минут до получаса. Чтобы не перепутать схватки с настоящими, стоит проанализировать отличия. Если правильно прислушаться к ощущениям, ошибки быть не должно.
Отличия ложных спазмов от настоящих:
- нет прострелов в спину или тазовую часть;
- отсутствие регулярности, невозможно посчитать период схваток и длительность;
- редкие;
- продолжительность спазма не увеличивается, настоящая схватка с каждым разом становится длиннее;
- состояние нормализуется, если принять другую позу, лечь отдохнуть;
- нет сильной боли и не тянет позвоночник;
- отсутствуют признаки отхождения вод.
Медицинская статистика утверждает, что 85 % повторнородящих женщин переносят тренировку матки безболезненно. Организм не позабыл первые роды, и не испытывает сильный стресс в ожидании неизведанного. В роддом редко приезжают уже рожавшие мамы с ложными схватками.
Когда обращаться к врачу
Ложные схватки на 40 неделе, скорее всего, станут уже довольно ощутимыми, а если они становятся более регулярными и интенсивными, появляются все более часто и длятся дольше, возможно, это уже начало родов и пора ехать в роддом.
В некоторых случаях тренировочные схватки могут представлять угрозу вынашиванию беременности, если они сопровождаются такими явлениями, как:
-
кровянистые выделения (вероятность отслойки плаценты);
-
водянистые выделения (вероятность отхождения вод);
-
выделение плотной слизи (отходит слизистая пробка);
-
сильные боли в пояснице, внизу живота, в копчике;
-
снижение активности движений ребенка;
-
ощущение сильного давления на промежность;
-
повторение схваток более четырех раз в минуту.
Все эти явления должны послужить беременной женщине сигналом срочно звонить своему врачу или вызывать скорую помощь. На приеме у врача обязательно делитесь своими ощущениями, в том числе, если тренировочные схватки возникают слишком часто, по вашему мнению, и тем более, если они начались на ранних сроках беременности.
Читай нас на
Роды
К последним неделям беременности большинство женщин с нетерпением ждут родов, так как переносить тяготы своего положения становится все сложнее. Нужно знать, как отличить предвестники от признаков родов.
Предвестники
На 39 неделе беременности предвестники родов у первородящих, скорее всего, уже появились. У многих женщин, беременных первым ребенком, предвестники появляются гораздо раньше – на 36-37 неделе.
А вот предвестники родов у повторнородящих могут появиться буквально накануне знаменательного события. В целом предвестники родов у повторнородящих и у женщин, ожидающих первого малыша, ничем не отличаются. Итак, предвестники родов на 39 неделе беременности:
- смещение живота книзу;
- отхождение слизистой пробки;
- частые тренировочные схватки;
- выделение из сосков – густой желтой жидкости – молозива;
- жидкий стул;
- уменьшение массы тела.
Появление предвестников не означает, что нужно срочно ложиться в родильный дом. С момента появления первых признаков может пройти несколько недель до начала процесса родов.
Когда пора в роддом?
Некоторые женщины предпочитают лечь в родильный дом заблаговременно, но большинство стремится дождаться родов дома. Если нет никаких осложнений, то большой необходимости ложиться в стационар заранее не имеет смыла. Как понять, что роды начались? Об этом говорят следующие признаки:
- схватки стали сильнее, они повторяются с определённым промежутком времени, причем этот промежуток становится все короче. Если схватки повторяются каждые 5 минут, ехать в роддом нужно срочно;
- отошли воды – хлынули потоком или начали поддтекать. В последнем случае, женщина заметит, что выделения стали намного обильнее и приобрели жидкую консистенцию.
И на 39 неделе возможно развитие различных осложнений, при которых маме требуется неотложная медицинская помощь.
Срочно звонить в Скорую нужно:
- при кровотечении;
- если на 39 неделе беременности болит низ живота, причем, боль сильная и не отпускает длительное время;
- произошли существенные изменения в характере шевелений ребенка. Он либо совсем перестал подавать признаки жизни, либо, напротив, стал непривычно активным;
- повысилось артериальное давление, произошедший скачок давления можно заметить по появлению следующих признаков: головная боль, головокружение, появление «мушек» перед глазами.
39 недель беременности – время, когда нужно быть готовой поехать в родильный дом в любой момент. Подготовьте необходимые вещи, сложите документы заранее. Если начнутся схватки, то вам будет не до сбора вещей, и впопыхах можно будет что-то забыть. Продумайте вопрос, как вы будете добираться до роддома (на собственном транспорте, на такси, в карете Скорой), учтите возможность наличия пробок на дороге. А после того как все будет готово, спокойно ждите начала родов. У вас обязательно все будет хорошо!
Какие ощущения при тренировочных схватках?
Ложные схватки не бывают болезненными, но, к сожалению, если это ваша первая беременность, вам не с чем сравнить. Но есть другой верный признак: в родовых схватках участвуют все мышцы матки, а при тренировочных болевые ощущения локализуются только в одной области.
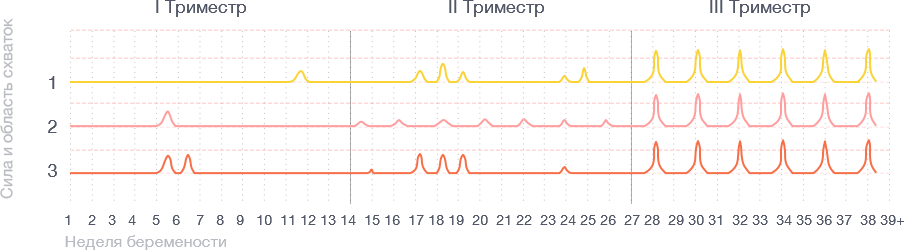
Периодичность и локализация тренировочных схваток второго и начала третьего триместра, предвестниковых схваток, родовых схваток. Пример.
Ложные схватки обычно проявляются как спазм мышц в задней, передней или верхней части матки. Интервалы между ними нерегулярны, и в какое место переместится приступ в следующий раз, предугадать невозможно. За несколько недель до родов тренировочные схватки, которые теперь называются предвестниковыми, станут чаще, но сохранят свой характер — приступ, локализованный в одной области матки. При родовых схватках все мышцы матки сокращаются одновременно.
Отличия обычных и ложных схваток
| Периодичность сокращений | Нерегулярные, без тенденции к учащению | Регулярные, через одинаковые промежутки с тенденцией к учащению |
| Изменения при движении | Двигательная активность может уменьшить или остановить схватку | Не зависят от движений |
| Сила | Слабые, со временем еще ослабевают и исчезают | Сильные, со временем еще усиливаются |
| Характер боли | Слегка болезненные ощущения ложных схваток или дискомфорт в районе низа живота | Ощущения возникают в области спины, распространяясь к животу |
Вышеуказанная таблица подходит только для стандартных родов. При некоторых нарушениях схватки Брекстон-Хикса становятся нестерпимыми и длительными, что требует обезболивания и медикаментозного сна-отдыха. Такое явление называют патологическим прелиминарным периодом. Если он присутствовал в первую беременность, то велика вероятность повторения болезненных предвестников при вторых родах.
Нельзя также забывать про такой медицинский термин, как «неочевидное начало родов». Порой даже опытным специалистам нелегко отличить слишком болезненные тренировочные схватки от аномальной родовой деятельности. Бывает так, что роды уже начались, но сокращения слишком слабые, чтобы шейка матки раскрылась.
Такие случаи требуют наблюдения и контроля, женщинам назначают капельницы с окситоцином, обезболивание, а в серьезных случаях – кесарево сечение. Поэтому малейшие сомнения при симптомах ложных схваток – повод поехать в роддом для консультации. Обычно достаточно пары часов наблюдения, проведения КТГ и осмотра шейки матки, чтобы грамотный гинеколог поставил диагноз.
Периоды родов
Самый длительный и болезненный период родов, это схватки. Этап занимает 90% времени всего процесса рождения плода. Проходит с постепенным раскрытием маточного канала до 12-13 см, меняется интенсивность схваток, поведение женщины координирует акушер.
Периоды:
- раскрытие матки для выхода плода;
- ход младенца по родовым каналам;
- отделение послеродовых тканей.
1 период. Самый долгий и болезненный этап, продолжается от нескольких часов до пары дней, у повторнородящих женщин длительные роды редкость. Когда матка открыта на 5 см, интенсивность сокращений усиливается, спазмы становятся частыми, очень болезненными.
Продолжается этап от 1 часа до 2, если роды вторые и последующие. Когда путь открыт на 12 см, уже достаточно места для хода новорожденного, неконтролируемые схватки утихают, начинается второй этап родов.
2 период. В это время боль становится тупее, спазм длится около 60 секунд, с периодичностью в 2-3 минуты, потуги контролируются мамой и акушером. Женщина под команды управляет мышцами для выталкивания ребенка. Нужно задержать дыхание, максимально выдохнуть, сильным напряжением мышц влагалища толкать плод наружу.
3 период. Младенец родился, теперь требуется отделить плаценту, пуповину, плодные оболочки, которые больше не нужны ни маме, ни малышу. В этот период матка еще сокращается. У женщин, которые рожают повторно, ощущения болезненнее, чем у первородок. Если плацента не освободилась самостоятельно, применяется ручной метод, тогда акушер вмешивается, и достает оболочки самостоятельно.
Во сколько недель начинаются роды у повторнородящих? В норме, с 37 по 42 неделю беременности. Неправильно считать, что вторые роды начинаются раньше первых. Количество беременностей не влияет на срок вынашивания.
Сколько длятся роды у повторнородящих женщин? От четырех до восьми часов, в зависимости от состояния матки после первых родов, и от промежутка между беременностями. Если прошло больше 5 лет, то все проходит в обычном режиме.
Основное отличие в процессе рождения второго и последующего малыша заключается не только в течение родов, которые проходят стремительно, но и в отношении мамы к состоянию. Роженица спокойна, рассудительна, не поддается панике, признаки считывает правильно, а значит, рискует меньше.
Когда пора ехать в родильный дом?
Если женщина заметила у себя следующие симптомы, то стоит незамедлительно отправляться в роддом, особенно, если роды не первые:
- Отхождение околоплодных вод.
- Кровотечение из половых путей.
- Регулярные сокращения, длящиеся как минимум час, с промежутком между ними 5 минут и длительностью 60 секунд.
- Интенсивность боли во время схватки настолько сильная, что роженица не может не замечать их и расслабляться.
Итак, хотя никто не предскажет точную дату родов, повторно рожающая женщина уже знакома с данным процессом, и сможет узнать и почувствовать, что роды уже не за горами. Каждая роженица индивидуальна, у кого-то предвестников и вовсе может не быть, а у кого-то случатся все сразу
Женщине важно вовремя посещать лечащего врача, который подскажет самое правильное решение в любой ситуации. Но можно с точностью сказать – знать предвестники наступления родов, и сколько длятся роды у повторнородящих, должна любая женщина, чтобы подготовить своё тело к столь важному и сложному процессу
Как расшифровать КТГ?
При проведении КТГ по фишеру, расшифровка происходит с использованием системы выставления баллов. Здесь учитываются все критерии. Оценки исходя из базального ритма выставляются так:
- 0 – частота сердечных сокращений меньше 100 либо свыше 180;
- 1 – результат в пределах от 100 до 120 сокращений либо от 160 до 180;
- 2 – диапазон сокращений 120-160 ударов.
При диагностике вариабельности выставляют применяют такое оценивание:
- 0 – высота меньше 3 ударов;
- 1 – высота составляет от 3 до 6 ударов;
- 2 – результат свыше 6 ударов.
После замера акселерации специалист выставляет:
- 0 – отсутствие подъемов сердечных сокращений;
- 1 – подъемы происходят, независимо от активности малыша;
- 2 – увеличение сердечной частоты происходит только при движении плода.
Анализ децелерации выполняется аналогично:
- 0 – несвоевременное и продолжительное сокращение числа сердцебиений;
- 1 – позднее и кратковременное;
- 2 – полностью отсутствуют признаки патологичного состояния.
Помимо вышеперечисленных параметров специалист оценивает амплитуду графика сердечных колебаний за одну минуту. Для этого используются такие критерии:
- 0 – 5 колебаний;
- 1 – от 5 до 9 либо свыше 25 ударов;
- 2 – колебания в пределах от 10 до 25.
После измерения всех показателей происходит подсчет полученных значений. Затем можно судить о состоянии плода и течении беременности:
- 8-10 баллов расшифровка КТГ в этом случае свидетельствует о нормальном развитии ребенка;
- 5-7 – говорят о первых симптомах гипоксии. Как правило, такой результат требует проведения повторного анализа. После чего проводят ультразвуковое исследование и анализируют кровоток;
- 4 и меньше – патологическое состояние, при котором требуется постоянное наблюдение и проведение лечения.
Чтобы успешно провести КТГ плода, а расшифровка произошла максимально точно, следует правильно подготовиться к анализу. Перед исследованием, нужно перекусить, при этом в меню должны быть быстрые углеводы, которые насытят кровь глюкозой. К примеру, можно съесть сладкий чай с печеньем или порцию мороженного. Повышение глюкозы взбодрит малыша, он будет более активным, удастся получить точные результаты.
Для более эффективного сравнения полученных результатов с нормой КТГ при беременности, перед процедурой не будет лишним прогуляться на свежем воздухе. При исследовании длительное время придется находиться в неподвижном состоянии. В некоторых случаях анализ показывает не те баллы, расшифровка КТГ в этом случае произошла правильно, но были внешние факторы, которые повлияли на результат. В их число входят стресс и психоэмоциональное перенапряжение.
Кардиография – это исследование, информативность и точность которого напрямую зависит от квалификации специалиста. Врач точно должен знать, как выглядят схватки на КТГ, уметь распознать признаки патологии и отличать нормальные показатели от нарушений.
Поэтому так важно выбрать медицинское учреждение для проведения кардиографии, одной из лучших в Москве является «Латум клиника». Посетить клинику можно в г
Москва, Коровинское шоссе, д. 13, корп. 2.
Какие предвестники родов характерны для 39 недели беременности
Вы беременные уже почти 9 месяцев, а это значит, что совсем скоро случится маленькое чудо и новый человек «пополнит» население Земли. 39 неделя беременности – самое время для срочных родов. Ребенок уже принял позу, максимально удобную для появления на свет, поджал ручки и ножки и наклонил подбородок к груди. Плод на 39 неделе беременности уже готов сам дышать и принимать пищу – материнское молоко.
Как бы ни был велик страх родов, 39-40 недель беременности – это то время, когда большинство женщин мечтают родить побыстрее. Ведь беременный живот уже настолько большой, что он мешает нормально двигаться. Кроме того, женщины часто испытывают дискомфорт, у них болит поясница, тянет низ живота. Одним словом, период это сложный.