Маловодие при беременности
Содержание:
- Что такое околоплодные воды?
- Профилактика
- Какую функцию выполняет плацента
- Физиологическая роль околоплодных вод
- Чем опасно маловодие при беременности? Последствия для ребенка
- Прогноз
- Тенденция к маловодию при беременности: как определить?
- Показания к началу Заместительной почечной терапии – гемодиализу:
- Методы диагностики ИАЖ
- Причины развития патологического состояния
- Лечение хронической почечной недостаточности
- Амниотический индекс нарушен: что делать дальше
- Лечение маловодия при беременности
- Питание при маловодии при беременности
- Симптомы и диагностика маловодия
- Последствия для плода
- Что означает маловодие при беременности?
Что такое околоплодные воды?
Ваш организм, как часики, налажен на вынашивание и рождение ребенка. Мало того, что плод защищен плацентой, он все время находится в амниотической жидкости, которая одновременно служит ему пищей и защищает от внешнего воздействия инфекций. Эти околоплодные воды содержат витамины и необходимые для роста малыша гормоны, соли и кислород. Все они попадают в организм ребенка, когда он заглатывает жидкость.
Интересно! Знаете ли вы, что околоплодные воды меняют свой привкус, в зависимости от того, чем вы отобедали? И, замечено, что малыш с удовольствием заглатывает воду, если вы трапезничали пирожным или фруктами. О том, чем питаться, чтобы беременность протекала без проблем, читайте в книге Секреты правильного питания для будущей мамы>>>
К сожалению, не только пища может влиять на околоплодные воды. Инфекции и вирусы без труда проникают в амниотическую жидкость, что негативно сказывается на развитии ребенка. Как следствие – количественные изменения околоплодных вод, и диагностирование, например, маловодия.
Профилактика
Лечение маловодия при беременности – процесс сложный и трудоемкий. Чем ранее оно выявлено, тем больше шансов на восстановление нормального количества вод. Лечение направлено на нормализацию процесса кровотока как в матке, так и в плаценте, стабилизацию кислородного обмена от матери к плоду через плаценту, устранение причин, повлекших снижение уровня вод.
Кроме терапевтических методов, внимание уделяется профилактическим. Никаких стрессов и переутомлений, каждодневные прогулки на свежем воздухе, сбалансированное питание
Ваш рацион должен включать много жидкости, в том числе молоко, вдоволь мяса и рыбы, фрукты и овощи. От вредных привычек нужно полностью отказаться.
- Как определить внематочную беременность?
- Простуда при беременности
- Средство от изжоги при беременности
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона — зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки — равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Физиологическая роль околоплодных вод
Во время беременности плод находится в полости матки, а именно в плодном пузыре, который заполнен амниотической жидкостью (околоплодные воды). Они выполняют ряд важных физиологических функций:
- Создание уникальной среды обитания для плода.
- Защита от чрезмерных механических воздействий и травм.
- Механическая защита плаценты и сосудов пуповины от движений плода.
- Сглаживание резких движений плода, что снижает ощущения дискомфорта и боли для матери.
- Препятствие сращения кожи плода с внутренней поверхностью стенки плодного пузыря.
- Помощь в активных движениях будущего ребенка, что необходимо для нормального развития.
- При условии достаточного объема околоплодные воды помогают будущему ребенку занять правильное положение перед родами (оптимальным считается заднее затылочное предлежание).
- Вместе с плодным пузырем способствуют достаточному раскрытию шейки матки во время начала родов.
Снижение объема околоплодных вод не дает возможности выполнять все физиологические функции в достаточном объеме, что является причиной осложнений течения беременности или родов.
Чем опасно маловодие при беременности? Последствия для ребенка
Выраженное маловодие может привести к тяжелым осложнениям. Из-за недостатка околоплодной жидкости образуются сращения между кожей ребенка и амнионом. По мере роста они становятся похожи на нити и тяжи, которые способны пережать пуповину, что станет причиной внутриутробного недостатка кислорода. Очень редко такие соединительнотканные тяжи способны обвить части тела и привести к уродству или ампутации конечности.
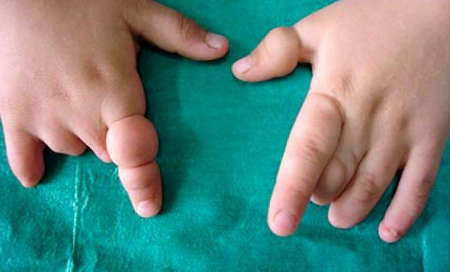
Маловодие может негативно сказаться на процессе родов и привести к осложнениям, касающихся ребенка:
- первичная слабость родовой деятельности из-за отсутствия плодного пузыря;
- внутриутробное кислородное голодание плода;
- неправильное положение ребенка;
- пережатие пуповины и гибель плода.
Также возможно развитие послеродового кровотечения из-за остатков ткани плаценты или плодных оболочек в матке.
Прогноз
В большинстве случаев (95%) маловодие либо не подтверждается при повторных исследованиях, либо проходит в течение короткого времени при корригирующем лечении.
Неблагоприятный прогноз зависит от срока и проявления патологии:
- В первом триместре беременности выраженное маловодие приводит к гибели будущего ребенка, что связано в большей степени с пороками развития, послужившими причинным механизмом олигогидрамниона.
- При маловодии продолжающемся в течение длительного времени, если не предпринимаются никакие попытки лечения, нарушается питание плода, что приводит к задержке его роста и формирования органов и систем, вплоть до уродств.
- Недостаток кислорода при сниженном поступлении его при патологии плаценты называется гипоксией, которая негативна для мозга малыша.
- Маловодие при беременности на позднем сроке может закончиться преждевременными родами, связанными с разрывом околоплодных оболочек.
- Внутриутробная гибель на позднем сроке при выраженном снижении амниотических вод возможна при пороках, тяжелых приобретенных патологиях плода.
Тенденция к маловодию при беременности: как определить?
Женщина может быть склонна к маловодию при беременности в следующих случаях:
- будущая мать курит
- беременность многоплодная
- у женщины есть нарушения обмена веществ в организме
- присутствуют аномалии в развитии плодного пузыря
- гестоз — токсикоз на поздних сроках
- обезвоживание организма из-за рвоты или диареи
- имеется бактериальная или вирусная инфекция
- женщина страдает сахарным диабетом
- наличие хронических заболеваний у будущей матери
- перенашивание беременности
- имеются пороки почек плода
- было маловодие в предыдущие беременности
Контроль набора веса при маловодии
Если вы попадаете в категорию риска, врач назначит вам дополнительные обследования и анализы, чтобы вовремя выявить отклонения от нормального объема околоплодной жидкости и как можно раньше приступить к лечению.
Показания к началу Заместительной почечной терапии – гемодиализу:
- гиперкалиемия выше 6 ммоль/л, метаболичиский ацидоз, который не поддается коррекции;
- скорость клубочковой фильтрации (СКФ) 10 мл/мин и < , или уровень мочевины крови >36ммоль/л;
- уремический перикардит;
- жизнеопасная гипергидратация, отек легких рефрактерный к терапии мочегонными;
- наличие олигоанурии – выделения в сутки не более 0,5 л мочи даже при форсированном диурезе
- прогрессирующая уремическая энцефалопатия и/или нейропатия;
В дневном стационаре – отделении гемодиализа вам помогут:
- Определить причины возникновения почечной дисфункции;
- Определить патологические изменения: острая или хроническая недостаточность;
- Провести качественный медицинский осмотр;
- Назначить диагностику почечной недостаточности;
- Произвести лечение почечной недостаточности;
- Составить прогноз по окончанию лечения;
- Назначить профилактику почечной недостаточности.
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
- определение программы или метода диализа, в том числе с учетом степени тяжести основного и сопутствующих заболеваний и наличия инфекционных и неинфекционных осложнений;
- оценка функции доступа для диализа;
- изменение предписания лечения методами диализа в зависимости от клинического состояния пациента, функции доступа для диализа и изменения степени тяжести, сопутствующих заболеваний;
- динамическое наблюдение больных, получающих лечение методами диализа. Проведение антропометрии, измерение артериального давления, пульса, температуры тела, контроль функции доступа для диализа, состояния гидратации или верификация величины «сухого веса», дозы диализа, эффективного времени диализа, не восполняемой ультрафильтрации и других параметров процедуры диализа;
- назначение и оценку лабораторного и инструментального обследования для обеспечения контроля качества лечения;
- обеспечивает тщательное обследование больных с нарушением фосфорно-кальциевого обмена, вторичного гиперпаратиреоза, неконтролируемой артериальной гипертензией, проводится лечение интрадиализной гипертензии ежедневными сеансами гемодиализа, ГДФ- ONLINE;
- диализная терапия Минерально — костных нарушений дополняется современной фармакотерапией, в частности кальцимиметиками, несодержащими кальций фосфат-связывающими препаратами, активаторами рецепторов витамина Д;
- оценку риска развития осложнений, связанных с оказанием медицинской помощи методами диализа;
- выработку рекомендаций по тактике лечения и обследования;
- обеспечивает отбор, обследование и перевод больных на трансплантацию почки, при необходимости направляет в нефрологическое отделение потенциальных реципиентов и доноров для обследования на предмет возможности выполнения трансплантации;
- проводит обучение пациентов с хронической почечной недостаточностью и их родственников методам контроля и профилактики осложнений диализного доступа, а также осложнений хронической почечной недостаточности.
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам
Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Методы диагностики ИАЖ
Определить объем околоплодной жидкости можно двумя способами:
Субъективный: УЗИ матки поперечное и продольное. Осмотр проводится с помощью ультразвукового исследования. С помощью УЗИ врач выполняет поперечное и продольное сканирование и определяет количество вод. Используя такой способ, можно ошибиться, поэтому более точным считается УЗИ с вычислением индекса околоплодных вод.

Объективный: УЗИ матки с измерением по квандрантам. Этот способ и является определением ИАЖ. Врач сканирует всю полость матки с помощью ультразвукового датчика, условно делит её двумя перпендикулярными линиями на 4 квадранта. Затем в каждом «отделе» он определяет и измеряет вертикальный карман, т.е. наиболее глубокий карман, свободный от конечностей плода и пуповины. Полученные 4 показателя в сумме и определяют индекс околоплодных вод. Он носит приблизительный характер, однако по нему можно точно судить о многоводии или маловодии АЖ.
Причины развития патологического состояния
Ученые и доктора по сей день изучают причины данной патологии, но несколько источников данного недуга уже изучены. К ним относятся:
- Имеющиеся у ребенка патологии в развитии почек или лица плода. В данной ситуации маловодие можно обнаружить на ранних сроках;
- Наличие у матери хронических болезней (проблемы с сердцем или сосудами, сахарный диабет и так далее);
- Половые инфекции (микоплазмоз, хламидиоз и прочие);
- Наличие у беременной лишнего веса и нарушения обмена веществ (чаще всего маловодием страдают женщины, имеющие лишний вес);
- Вредные привычки матери;
- Недавние вирусные заболевания, перенесенные или не до конца вылеченные матерью;
- Проблемы с плацентой;
- Высокое артериальное давление у беременной.
- Многоплодная беременность (так как кровоток неравномерно распределяется в плаценте, и кому-то из детей достается большее количество кислорода и необходимых веществ, а кому-то меньшее);
- Перенашивание ребенка более 9 месяцев (так как по срокам плацента должна уже прекратить работу, она прекращает выполнять свои функции);
- Нарушение работы околоплодного пузыря;
- Эпителий, покрывающий водную оболочку, недостаточно развит. Также причиной может послужить сбой в работе самой оболочки.
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
- Диетотерапию. Ограничение количества белка в пище, уменьшение потребляемой соли вплоть до перехода на бессолевую диету. Рекомендуется делать упор на незаменимые аминокислоты, которые содержатся в орехах, бобах, молочных продуктах, зерновых, сушеных финиках и говядине.
- Курсы плазмафереза – очищение плазмы методом центрифугирования, которое позволяет уменьшить концентрацию токсических веществ, антител, белков и липидов.
- Регулярный гемодиализ – сеансы очищения крови «искусственная почка» показаны пациентам с хронической почечной недостаточностью при неэффективности основного лечения.
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Амниотический индекс нарушен: что делать дальше
Отклонение от нормы индекса околоплодных вод провоцирует нарушения развития плода, поэтому при несоответствии показателей необходимо тщательное наблюдение у гинеколога в период всей беременности. Заниматься самолечением нельзя, поскольку на кону стоит безопасность матери и ребенка. И лишь квалифицированная помощь врачей и соблюдение всех их предписаний гарантируют успешный исход для здоровья обоих.
Традиционно применяются антибиотики для восстановления функций гиподинамики, иммуномодуляторы при наличии инфекции, а также мочегонные препараты.
При умеренном маловодии или многоводии женщине необходимо выполнять следующие рекомендации:
- приём Курантила, Актовегина (по назначению врача);
- ограничение физических нагрузок;
- здоровое питание и соблюдение режима;
- приём витаминного комплекса;
- терапия, предупреждающая развитие инфекционно-воспалительных процессов;
- при переношенной беременности – стимуляция родов.
Лечение маловодия при беременности
Медицинская помощь в случае маловодия при беременности зависит от формы патологического состояния, а также самочувствия пациентки и плода. При умеренном течении во втором триместре гестации и при отсутствии симптоматики применяется выжидательная тактика. В данной ситуации лечение маловодия при беременности осуществляется амбулаторно. Госпитализация показана при выраженной форме олигогидрамниона, если дополнительно присутствует гипертонус матки, а также, если акушерская патология диагностирована на 34 неделе гестации или позже. Наличие хотя бы одного из этих критериев является поводом для помещения будущей матери в отделение и пребывания в условиях клиники до появления малыша на свет.
Лечение маловодия при беременности независимо от его формы начинается с правильной организации образа жизни
Важно обеспечить пациентке постельный режим, оградить ее от стрессов, переутомления, физической активности и домашней работы, исключить влияние негативных факторов на организм. Медикаментозная помощь при подтверждении маловодия при беременности предполагает назначение лекарственных препаратов, улучшающих маточно-плацентарный кровоток
Обязательно используются средства для нормализации функций плаценты, витаминные комплексы. Если маловодие при беременности сопровождается гипертонусом матки, показано употребление токолитиков.
Маловодие при беременности предполагает воздействие на причинный фактор. Если таковым является инфекция, назначаются антибактериальные или противовирусные средства с учетом чувствительности возбудителя. Дополнительно проводится лечение сопутствующих заболеваний, способных спровоцировать недостаточную секрецию амниотической жидкости. При маловодии при беременности необходим тщательный контроль со стороны акушера-гинеколога за состоянием матери и плода. Все усилия направляются на продолжение ведения беременности до предполагаемой даты родов и полноценное созревание малыша.
Если консервативное лечение маловодия при беременности не дает положительной динамики, уровень ОПВ продолжает снижаться, а состояние плода стремительно ухудшается, показано преждевременное родоразрешение вне зависимости от срока эмбриогенеза. Из-за высокой вероятности появления осложнений в процессе родов преимущество отдается кесареву сечению. Нередко маловодие при беременности становится причиной первичной слабости родовой деятельности, а также внутриутробной гипоксии плода. Если консервативная терапия дает положительные результаты, плановое кесарево сечение осуществляют по достижении 38 недель гестации.
Питание при маловодии при беременности
Правильное питание при маловодии
Питаться при маловодии нужно правильно и сбалансировано:
- старайтесь кушать несколько раз в день (более 5 приемов пищи), но маленькими порциями
- продукты должны содержать много витаминов и минералов, быть питательными
- выбирайте натуральные продукты с минимальной обработкой
- исключите из меню продукты быстрого питания (гамбургеры, хот-доги и т.д.)
- уменьшите количество потребляемого сахара и соли
- исключите жирную пищу из своего рациона
- постарайтесь поменьше употреблять специй и пряностей
- избегайте продуктов содержащих консерванты, ароматизаторы и красители
- мясо, рыба и морепродукты должны быть хорошо термически обработаны, не стоит их есть в сыром виде или полу готовыми
- воздержитесь от употребления сыра с плесенью, некипяченого молока и сырых яиц
- не пейте крепкий чай, постарайтесь обойтись без кофе и полностью исключите алкоголь
- вместо сладостей и сахара употребляйте побольше фруктов
Обязательно следите за прибавкой веса, т.к. быстрый его набор также может привести к маловодию или к ухудшению уже имеющегося отклонения.
Симптомы и диагностика маловодия
Высота дна матки и размер животика беременной меньше нормы. Плод двигается недостаточно активно. Из влагалища может вытекать какое-то количество жидкости, если маловодие спровоцировано разрывом оболочек плода. Когда беременная идет к гинекологу на плановый осмотр, он меряет объем ее живота, но это не абсолютный показатель количества амниотической жидкости. К концу девятого месяца гестации объем живота может быть 90-100 см. Если роженица имеет ожирение, то объем больше.
Применяют метод УЗИ, чтобы высчитать амниотический индекс. Актуальна также методика измерения вертикального «кармана». По центильным таблицам амниотической индекс врачи сравнивают с нормой.
Последствия для плода
Амниотическая жидкость является средой для нормального развития и жизнедеятельности организма плода, поэтому уменьшение ее объема может привести к следующим последствиям:
- Отставание роста и развития плода, что в большей степени выражено на ранних сроках течения беременности.
- Пороки развития структур опорно-двигательной системы – косолапость, деформация черепа, врожденные вывихи бедра.
- Осложнение течения родов, которое часто связано с тазовым или ножным предлежанием плода.
- Гипоксия головного мозга плода, которая является следствием затянувшегося процесса родов. Часто изменения имеют необратимый характер и остаются у ребенка на всю жизнь.
- Гипотрофия плода на поздних сроках беременности, часто является следствием одновременного развития маловодия и фетоплацентарной недостаточности.
Маловодие с небольшим уменьшением объема околоплодных вод, которое развивается на поздних сроках беременности, практически не оказывает негативного влияния на организм развивающегося плода.
Что означает маловодие при беременности?
- Околоплодные воды содержат много необходимых ребенку веществ, например, соли, гормоны, кислород и витамины. Также амниотическая жидкость защищает плод от многих вредных внешних факторов
- Но случается такое отклонение, когда околоплодных вод мало и это серьезно усложняет здоровое вынашивание ребенка
- На разных сроках количество жидкости разное, так, в последнем триместре, оно должно составлять 0,8-1,5 л. Если же количество вод меньше, то речь идет о маловодии
- Существует разделение маловодия на умеренное и выраженное, для определения тяжести отклонения имеет значение степень нехватки жидкости
Умеренное маловодие при беременности
При умеренном маловодии объем жидкости немного меньше, чем должно быть при нормальной беременности, и составляет около 400-700 мл.
Лечение такого маловодия заключается в налаживании режима питания, нужно придерживаться специальной диеты, богатой витаминами и минералами, вести здоровый образ жизни, регулярно посещать врача, чтобы следить за динамикой заболевания и не пропустить ухудшение состояния. Как правило, этого достаточно и умеренное маловодие не вредит плоду.
Умеренное маловодие при беременности
Выраженное маловодие при беременности
Выраженное маловодие означает сильное отклонение от нормального объема околоплодных вод. При выраженном маловодии нужно принимать срочные и радикальные меры, т.к. это состояние очень опасно для жизни и здоровья малыша.
Лечение обычно ведется в стационаре под постоянным наблюдением врачей. Если вам поставили такой диагноз, это может повлиять на вашего будущего ребенка — из-за маловодия может возникнуть отставание в развитии плода, гипоксия, которая в свою очередь повлечет проблемы с центральной нервной системой, к неправильному формированию костного скелета и тканей, и даже к прерыванию беременности.


