Массаж глаз при конъюнктивите у новорожденных детей
Содержание:
- Как проявляется аллергия на глазах – симптомы
- Основная польза массажа
- Лечение дакриоцистита
- Подготовка и проведение массажа
- Массаж слезного канала
- Лечение конъюнктивита у грудничков
- Медицинский центр МедикСити на Полтавской
- Каналикулит: лечение
- Гигиена во время лечения дакриоцистита и конъюнктивита у детей
- Функции слезной жидкости
- Промывание слезного канала у новорожденных
- Симптоматика
- Профилактика конъюнктивита у младенцев
- Что принимать при вирусной инфекции у грудного ребенка?
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Основная польза массажа
Поскольку воспаление слезного мешочка диагностируется преимущественно у новорожденных, стоит задуматься не о медикаментозной терапии, а о проведение щадящих процедур.
Если «травить» грудничка антибиотиками и антисептиками нет желания, то можно научиться делать ему массаж. Так, в чем его польза:
А вот как делается массаж при непроходимости слезного канала у новорожденных, и как это делать правильно, указано здесь.
На видео – массаж при дакриоцистите новорожденных:
Массаж не причинит ребенку боли, он вызовет легкий дискомфорт. Проводить процедуры придется несколько раз в день.
А вот как делается массаж век при блефарите, и какие условия для правильной процедуры необходимо соблюсти. поможет понять данное видео.
Первые признаки заболевания мама может заметить, находясь с малышом в родильном доме. В таком случае правильно ухаживать за младенцем и делать массаж научит детская медицинская сестра. Если болезнь была диагностирована позже, то можно самостоятельно научиться делать массаж ребенку.
Принципы проведения процедуры
Пока болезнь не привела к осложнениям, стоит изучить все тонкости проведения массажа слезного мешочка:
Ребенка необходимо уложить на пеленальный столик или специально подготовленную поверхность. Так, чтобы голова малыша находилась на ровной, гладкой поверхности прямо перед лицом мамы.
После в глазик грудничка закапывают специальный препарат, это может быть физиологический раствор или любой другой медикамент, выписанный окулистом.
Веко ребенка закрывают и проводят по нему от заднего угла к переносице. Это поможет увлажнить слизистую, убрать загрязнения.
Затем стоит перейти непосредственно к массажу слезного мешочка, он находится чуть ниже глазного яблока, возле переносицы.
Во время процедуры из мешочка начнет выделяться гной, его стоит убрать с помощью ватного тампона или стерильной салфетки.
Процедура длится несколько минут, при этом грудничок может плакать, в этом нет ничего страшного
Повышенное слезоотделение удалит из мешочка остатки гноя.
Когда выделения прекратятся, стоит еще несколько раз промыть глазик ребенка физиологическим раствором или Фурацилином.
Важно не касаться слизистой оболочки, не оказывать дополнительного давления во время проведения массажа. Массаж начинают делать после того, как весь гной будет удален из глаза ребенка
Около 6-10 раз с небольшим нажатием касаются слезного мешочка
Массаж начинают делать после того, как весь гной будет удален из глаза ребенка. Около 6-10 раз с небольшим нажатием касаются слезного мешочка
Двигаясь от внутреннего угла глаза к переносице.
Выделения убирают с помощью смоченного в растворе Фурацилина ватного тампона. Препарат поможет снизить воспаление и избавиться от заболевания быстрее.
Также стоит обратить своё внимание на то. как происходит массаж глазных яблок при деструкции стекловидного тела. На видео – как проводится процедура:
На видео – как проводится процедура:
Легкие, круговые движения пальца, помогут быстрее разорвать пленку. Понять, что это произошло, поможет оценка симптоматики:
- при надавливании на слезный мешочек прекратился выделять гной;
- слезки текут из обоих глаз;
- ребенка больше ничего не беспокоит.
Можно обратиться к окулисту, он поможет разобраться в ситуации и точно определить разорвались ли пленка.
Лечение дакриоцистита
Острый дакриоцистит лечится стационарно. До размягчения инфильтрата проводят системную витаминотерапию, назначают УВЧ-терапию и сухое тепло на область слезного мешка. При появлении флюктуации абсцесс вскрывают. В дальнейшем проводят дренирование и промывание раны антисептиками (р-ром фурацилина, диоксидина, перекиси водорода). В конъюнктивальный мешок закапывают антибактериальные капли (левомицетин, гентамицин, сульфацетамид, мирамистин и др.), закладывают противомикробные мази (эритромициновую, тетрациклиновую, офлоксацин и т. д.). Одновременно при дакриоцистите проводится системная антибактериальная терапия препаратами широкого спектра действия (цефалоспоринами, аминогликозидами, пенициллинами). После купирования острого процесса в «холодном» периоде выполняется дакриоцисториностомия.
Лечение дакриоцистита у новорожденных проводится поэтапно и включает выполнение нисходящего массажа слезного мешка (в течение 2-3 нед.), промывание слезно-носового канала (в течение 1-2 нед.), проведение ретроградного зондирования слезного канала (2-3 нед.), зондирование носослезных путей через слезные точки (2-3 нед.). При неэффективности проводимого лечения по достижении ребенком возраста 2-3 лет проводится эндоназальная дакриоцисториностомия.
Основным методом лечения хронического дакриоцистита служит операция – дакриоцисториностомия, предполагающая формирование анастомоза между полостью носа и слезным мешком для эффективного дренажа слезной жидкости. В хирургической офтальмологии получили широкое распространение малоинвазивные методы лечения дакриоцистита — эндоскопическая и лазерная дакриоцисториностомия. В некоторых случаях проходимость носослезного канала при дакриоцистите можно попытаться восстановить с помощью бужирования или баллонной дакриоцистопластики – введения в полость протока зонда с баллоном, при раздувании которого внутренний просвет канала расширяется.
Во избежание образования гнойной язвы роговицы, пациентам с дакриоциститом запрещается использовать контактные линзы, накладывать повязки на глаза, проводить любые офтальмологические манипуляции, связанные с прикосновением к роговице (тонометрию, УЗИ глаза, гониоскопию и др.).
Подготовка и проведение массажа
Вы убедились, что у вашего ребенка действительно дакриоцистит и мембрана препятствует прохождению слезной жидкости по каналам. Необходимо начать подготовку к массажу.
Она должна включать следующие действия:
- Проследите, чтоб ваши ногти не навредили ребенку.
- Руки чисто вымойте.
- Проведите тест на аллергическую реакцию малыша к крему, который вы впоследствии примените для массажа.
- Промойте глазик ребенка с помощью дезинфицирующих растворов, например, фурацилина или ромашки, а можно и обыкновенной кипяченой водой. Смесь должен быть слегка подогретым. Промывайте глазик, освобождая его от слизи, проводя с внешней стороны угла к внутреннему ватным тампоном, предварительно смочите его в приготовленном растворе.
- Разогрейте руки до комфортного для ребенка состояния.
- Для каждого глазика подготовьте свой тампон.
- Смажьте палец, которым станете проводить массаж теплым кремом.
В случае если густого состава нет, то процедуру промывания можно заменить закапыванием. Для этого поверните ребенка набок и капните промывающий или дезинфицирующий состав на область внешнего уголка. Смесь промоет слизистую оболочку, стекая к внутренней части глаза.
Техника массажа
Перед его выполнением желательно посмотреть видео.
А затем приступаем к следующим процедурам:
- Подготовим жесткую поверхность и уложим на нее малыша.
- Подушечкой пальца находим нахождение слезного мешочка.
- Легко скользя, но с определенной степенью нажима проводим от этой точки к крылу носа.
- Повторить это массирование необходимо от 5 до 10 раз, в зависимости от рекомендации офтальмолога.
- После окончания массажа закапываем глазик каплями, которые назначил врач.
В качестве жесткой поверхности используем столик для пеленания или просто упругий матрас. В дальнейшем у вас сформируются необходимые навыки, и вы сможете выполнить процесс массажа во время кормления. Голову ребенка фиксировать нет необходимости.
Вследствие этой процедуры, мы создадим давление на носослезный каналец. Эмбриональная ткань мембраны истончится и произойдет ее разрыв. Выполнять массажные движения нужно в быстром темпе по схеме, изображенной на картинке. Длительность его должна быть не более двух секунд.
Закапывания производят для того, чтобы инфекция не распространилась дальше и нанесла вред здоровому глазу.
| Массаж слезного канала у новорожденных необходимо повторять методично от 5 до 10 раз в сутки. Иногда ее проводят и две недели подряд, пока не нарушится целостность мембраны и из ноздрей не появится секрет, накопленный в слезном мешочке. |
Он может быть прозрачным или гнойным, если явилась бактериальная инфекция. Затем ребенка необходимо показать доктору, который определит, открылся ли слезный канал. И либо предложит продолжить массаж, либо назначит процедуру зондирования, которая обычно проводится один раз. Она позволит восстановить проходимость слезного канала.
Массаж слезного канала
Дакриоцистит встречается нередко
Установить причину гноетечение у новорожденного должен офтальмолог после визуального осмотра и анализа жалоб родителей.
Цель массажа – прорыв желатинообразной пленки. Врач должен показать приемы массажа матери ребенка. Лучший метод – личным примером на глазу мамы. В этом плане интернет или ютуб не помощник.
Методика проведения массажа:
- Маме срезать ногти или снять наращенные.
- Вымыть руки с мылом.
- Уложить малыша на пеленальный столик на спинку.
- Аккуратно надавить на слезный мешочек. Это позволит удалить гной.
- Промыть глаз отваром ромашки или раствором фурацилина. Убрать остатки гнойных масс.
Массаж проводят сверху вниз – от верхней точки века по направлению к внутреннему углу глаза. Характер движения вибрирующий или толчкообразный. Сделать не менее 10 массажных движений. Последнее – снизу вверх. Длительность каждого движения составляет не более 2 секунд.
Если после массажа появились выделения из глаза, то его еще раз следует промыть отваром ромашки. Закапать антибактериальные капли. Если поставлен диагноз односторонний дакриоцистит, то массаж проводят только для пораженного глаза. Капли же закапывают в оба. Это профилактика инфицирования для здорового глаза.
В течение дня проводят от 5 до 10 эпизодов массажа. Промывать веки и удалять гнойное содержимое следует при каждом сеансе. Антибактериальные капли – только по назначению врача 3–4 раза в день.
Длительность лечения составляет 10–14 дней. При неэффективности терапии и массажа врач проводит замену антибактериального препарата. Массирование слезного канала продолжают.
Правильно делать массаж при закупорке слезного канала научит видео:
https://youtube.com/watch?v=3mvte_C5Vu8
Лечение конъюнктивита у грудничков
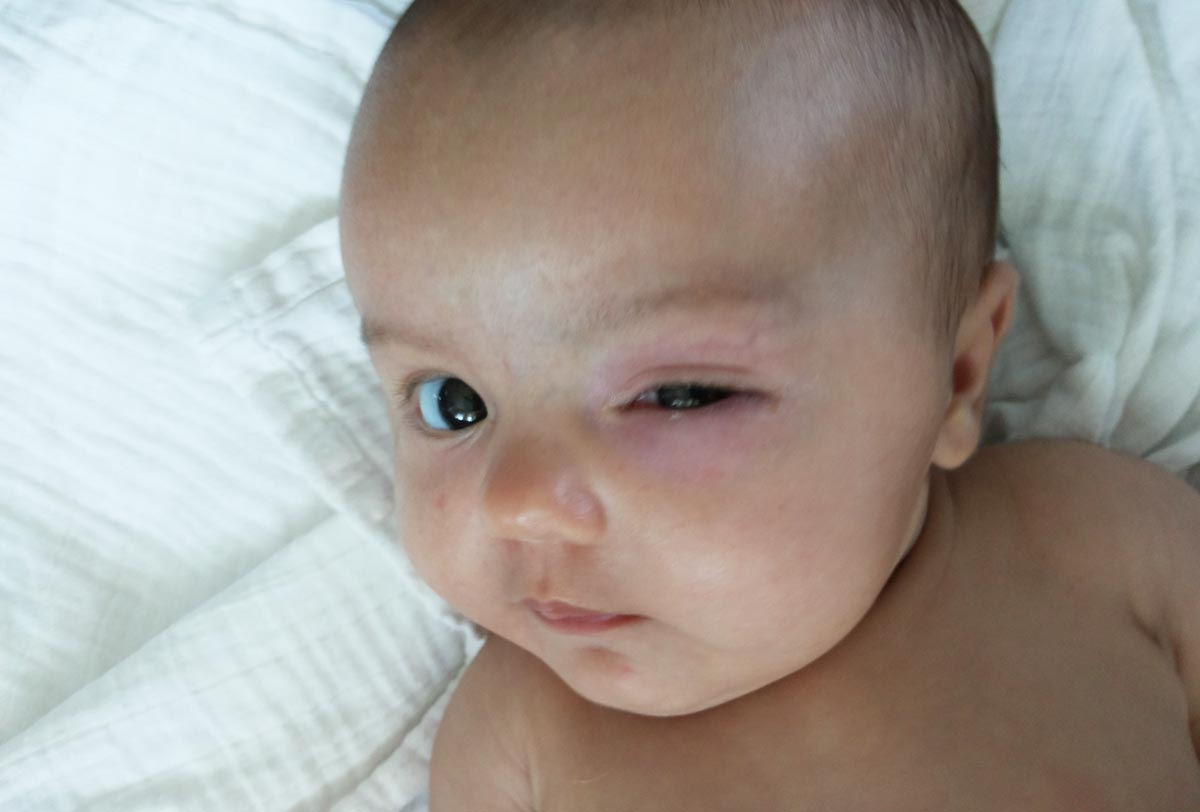
Своевременно начатое лечение бактериального или вирусного конъюнктивита у новорожденных детей способствует быстрому выздоровлению. Достаточно в течение нескольких дней соблюдать рекомендации специалиста, чтобы воспалительный процесс остановился и глазки малыша вновь стали здоровыми. Стоит подчеркнуть, что любой план лечения должен быть строго согласован с доктором.
Лечение конъюнктивита у детей:
- Тщательная гигиена рук матери перед обработкой глаз грудничка. Глаза ребенка следует очищать от гнойных выделений, смочив вату в растворе фурацилина (используйте слегка теплый раствор, чтобы отделяемое было легче снять с век).
- Капли «Альбуцид» — этот противомикробный препарат назначают новорожденным при конъюнктивите, который был вызван такими микроорганизмами, как стафилококки, стрептококки, гонококки.
- Глазные капли с левомицетином (препарат часто используют для лечения детей младшего возраста из-за низкой токсичности) — такое лечение конъюнктивита рекомендуется, если подтверждена бактериальная природа болезни, так как этот антибиотик эффективно борется с различными микробами и некоторыми вирусными штаммами.
- Массаж переносицы у внутреннего уголка глаз нужно делать легкими поглаживающими движениями в течение минуты два-три раза в день — это поможет восстановить работу слезного канала и избежать осложнений.

Лечение конъюнктивита с использованием народных рецептов нежелательно, потому что неизвестно, как организм ребенка отреагирует на травяные отвары или другие средства. Чтобы снизить риски развития аллергической реакции, применяйте для лечения конъюнктивита выписанные врачом препараты.
Медицинский центр МедикСити на Полтавской
Клиника широкого профиля. Осуществляет консультативный и диагностический прием взрослых. Расположен в 10 мин. ходьбы от м. Савёловская и Динамо. В клинике работают специалисты по направлениям гастроэнтерологии, урологии, гинекологии и т.д. Принимают врачи высшей категории, кандидаты и доктора медицинских наук, профессора. В клинике можно пройти комплексное обследование в различных направлениях. Широкий спектр диагностических услуг — УЗИ, ДС (дуплексное сканирование), рентген, МРТ, колоноскопию, ЭКГ, ЭХОКГ, ЭФГДС, РЭГ, суточное мониторирование АД, Суточное ЭКГ мониторирование (по Холтеру), ЭКГ-проба с дозированной физической нагрузкой (велоэргометрия или тредмил-тест), спирометрию, биопсию, 3D УЗИ, 4D УЗИ. Исследования проводятся на новом оборудовании.
Каналикулит: лечение
Стратегию лечения воспаления слёзного канала определяет лечащий врач, руководствуясь инициирующим фактором, данными диагностики и индивидуальными показаниями пациента. Манипуляция, которая даёт хорошие результаты при всех видах заболевания, — удаление скопившихся масс путём надавливания на кожу в проекции слёзного канальца. После его очистки его промывают антисептиками.
Устранение инфекционного агента достигается за счёт медикаментозного лечения, препараты которого подбирают исходя из выявленного возбудителя. Таким образом устраняют этиологический фактор. Снятие воспалительных процессов обеспечивает инстилляции кортикостероидных мазей, которые вводятся непосредственно в полость протока.
Лечение микотического каналикулита — хирургическое. Оно направлено на рассечение протока и извлечение из него некротизированных тканей и гноя с последующим введением антисептических и противогрибковых препаратов. Исключить формирование рубцов позволяет стент.
Для того, чтобы стимулировать восстановительные процессы и нормализовать ток лимфы и крови, рекомендуются тёплые сухие компрессы и массажи. Благодаря им устраняются отёки, стимулируются восстановительные процессы. Прогноз при острой форме заболевания благоприятен. Хронические с трудом поддаются лечению, могут привести к формированию сужений и рубцов.
Не откладывайте своё здоровье — записывайтесь на приём к специалистам клиники «Сфера»: +7 (495) 480-75-08.
Гигиена во время лечения дакриоцистита и конъюнктивита у детей
Постарайтесь не посещать с ребенком слишком людные места — лучше провести курс терапии исключительно в домашней обстановке. Пеленки в кроватке малыша целесообразно менять каждый день. При введении капель следите, чтобы кончик дозатора флакона не касался слизистой и кожи вокруг глаз, иначе это может вызвать повторное заражение. Закапывайте ровно столько лекарства, сколько прописал врач. После завершения процедуры нужно аккуратно промокнуть область вокруг чистой салфеткой и повторно вымыть руки.
В запущенных случаях конъюнктивит глаз, особенно бактериальный, способен привести к сильным поражениям глазных структур и потере зрения. Если затянуть лечение дакриоцистита, то может возникнуть флегмона слезного мешка. Это заболевание сопровождается высокой температурой, ребенок проявляет беспокойство, плачет. Итогом болезни может стать образование свищей в слезном канале. Тщательное следование всем рекомендациям врача, а также соблюдение правил гигиены, помогут в максимально короткие сроки устранить симптомы воспаления.
Функции слезной жидкости
Слезная жидкость выполняет множество важных функций:
- Защита от внешних факторов среды;
- Удаление пыли, соринок, иных загрязнений с поверхности глазного яблока;
- Предохранение роговицы от высыхания;
- Питание слизистых оболочек глаза полезными веществами;
- Противовоспалительное воздействие;
- Обеспечение правильного преломления света, нормального зрения.
Слезная жидкость выделяется в небольшом количестве при моргании. Этого минимального объема достаточно для выполнения всех вышеперечисленных функций. Зрительная система работает слаженно, каждая ее часть выполняет определенные задачи. Если же носослезный канал закрыт, то слезы скапливаются, возникает риск развития инфекции. Излишки слезной жидкости вытекают наружу частично, но основной их объем собирается под нижним веком. Из-за этого у ребенка возникает припухлость глаз.
Промывание слезного канала у новорожденных
Из-за физиологических особенностей строения носослезные каналы грудничка в большей степени могут быть перекрыты желатинозной пленкой, которая должна самоликвидироваться спустя 15 дней после появления на свет ребенка. В стандартных случаях этому процессу не способствуют медикаментозно — он происходит самостоятельно под действием слез.
Однако не всегда пленка растворяется естественным способом, что может свидетельствовать о ее чрезмерной плотности или врожденной аномалии строения черепа либо слезных каналов.В таких случаях медики рекомендуют отложить промывание слезного канала у грудничка. Как правило, с процедурой следует повременить до момента, пока ребенку не исполнится хотя бы 2 месяца. В ряде случаев офтальмологи назначают младенцу специальный массаж, который помогает очистить слезные каналы без дополнительного вмешательства. На первых этапах терапии мать ребенка может массировать требуемую область самостоятельно.Комплекс упражнений не так сложен. Например, после каждого кормления мать с усилием 6-10 раз массирует слезный канал ребенка по направлению вверх-вниз
Однако массаж важно выполнять правильно. Его проведению должна предшествовать обязательная консультация специалиста
Затем применяется специальный набор для промывания, который может включать:
- Конический инструмент (зонд Захиля);
- Зонд Боумена, имеющий заостренное основание (с его помощью врач прокалывает желатинозную пленку, мешающую оттоку слезной жидкости);
- Специальные тупые иглы и др.
Перед операцией слезные каналы дезинфицируются раствором. Завершающий этап промывания предполагает обеззараживание путем введения антибиотиков, что впоследствии исключает риск воспаления и развития инфекционных заболеваний.
Симптоматика
Разделяют ряд признаков неполадок в функционировании слезоотводящих путей. Это могут быть такие симптомы, как:
- Чрезмерное слезоотделение;
- Опухание, боль в уголках глаз;
- Инфекции, воспаления, а также продолжительное время беспокоящие человека;
- Накопление слизи и ее чрезмерное выделение.
Помимо перечисленных признаков, пациенты с непроходимостью часто жалуются на расплывчатость зрения.При появлении вышеперечисленных симптомов верным решением будет обратиться за квалифицированной помощью. Своевременное лечение, которому предшествует ранняя диагностика, позволит избавиться от нежелательных последствий.
Профилактика конъюнктивита у младенцев
Главная профилактическая мера, помогающая предупредить развитие конъюнктивита у детей младшего возраста — это тщательная гигиена рук взрослых, контактирующих с ребенком. Снизить вероятность появления воспалений век и слизистой можно, регулярно проветривая помещение и делая влажную уборку комнаты малыша. Пыль, витающая в воздухе, может оседать на слизистой, а в силу того, что слезной жидкости у новорожденного недостаточно для ее смывания и выведения, она может стать источником раздражения. Также полезны длительные прогулки на свежем воздухе — достаточное количество кислорода благотворно влияет на укрепление иммунитета ребенка, и его организм будет менее уязвим к различного рода вирусным и бактериальным инфекциям.
Как предупредить развитие конъюнктивита, что предпринять?
- соблюдайте чистоту в доме, организуйте все для того, чтобы в доме был благоприятный микроклимат;
- используйте в зимнее время года увлажнители воздуха, которые поддерживают оптимальный уровень влажности в помещении — сухой, перегретый воздух негативно влияет на состояние слизистой младенцев, а увлажнители могут эффективно устранять такую проблему;
- очистители воздуха — такие приборы часто обладают несколькими опциями, могут очищать воздух от пыли и увлажнять его;
- уберите из детской комнаты все лишние предметы, чтобы они не накапливали пыль: сувениры, вазы, мягкие игрушки, косметику и т.д.
При недостаточном лечении острая форма болезни трансформируется в хроническую, может воспалиться роговица, появиться помутнения (при вирусном заболевании). Не стоит полагаться на эффективность грудного молока при бактериальном или вирусном конъюнктивите, ведь такое лечение может не только отодвинуть сроки выздоровления, но и стать причиной осложнений.
Что принимать при вирусной инфекции у грудного ребенка?
Один из препаратов, который может применяться для лечения самых маленьких детей, в том числе новорожденных и недоношенных детей с гестационным возрастом менее 34 недель – это противовирусный препарат ВИФЕРОН.
ВИФЕРОН обладает широким спектром противовирусной активности. Альфа-2b интерферон, который входит в состав препарата, создан на основе современных технологий. Противовирусные свойства позволяют ему блокировать размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препарат разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е и другие) усиливается противовирусное действие интерферона.
Для лечения детей до года применяется препарат ВИФЕРОН в форме свечей и геля. Мазь используется для лечения детей старше 1 года.
Детям до 7 лет, в т.ч. новорожденным и недоношенным с гестационным возрастом более 34 недель, назначают ВИФЕРОН Свечи (суппозитории) 150 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. По клиническим показаниям терапия может быть продолжена. Перерыв между курсами составляет 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150 000 МЕ по 1 суппозиторию 3 раза в сутки через 8 ч ежедневно в течение 5 суток.
В статье «Острые респираторные инфекции у детей: оптимизация тактики терапии» описаны результаты исследования применения препарата ВИФЕРОН при лечении ОРВИ и гриппа.1 В группе, состоящей из детей разных возрастов, получавших препарат, наблюдалась положительная динамика: температура тела стремилась к нормальной, уменьшались симптомы интоксикации, снижалась интенсивность вплоть до прекращения катаральных явлений (кашля, насморка) и респираторного синдрома (затруднения дыхания) в среднем на двое суток раньше, чем в контрольной группе. Для детей, находящихся на лечении в условиях стационара, частой проблемой и угрозой затянуть лечение и получить осложнения основного заболевания становится внутрибольничная инфекция
Важно, что среди малышей, которые получали ВИФЕРОН, инфицирование случалось в два раза реже
В зависимости от рекомендаций педиатра для лечения ОРВИ необходимо 3-5 раз в день в течение 5 дней наносить полоску ВИФЕРОН Гель длиной примерно 0,5 см на слизистую оболочку носа. До этого слизистую лучше промыть солевым раствором. Для того, чтобы уберечь ребенка от ОРВИ, необходимо 2 раза в день в качестве профилактики наносить полоску геля длиной примерно 0,5 см на слизистую оболочку носа. Длительность курса – 2-4 недели.
ВИФЕРОН – самый назначаемый противовирусный препарат для лечения ОРВИ для детей c первых дней жизни. В 2019 году он получил премию «Russian Pharma Awards».


